Погана екологія, незбалансоване харчування, низький рівень життя населення — все це призводить до різних дитячих патологій. Сьогодні мова піде про порок серця. З нашої статті ви дізнаєтеся, що це за захворювання і варто бити тривогу, якщо лікарі виявили його у новонародженої дитини або дорослого.
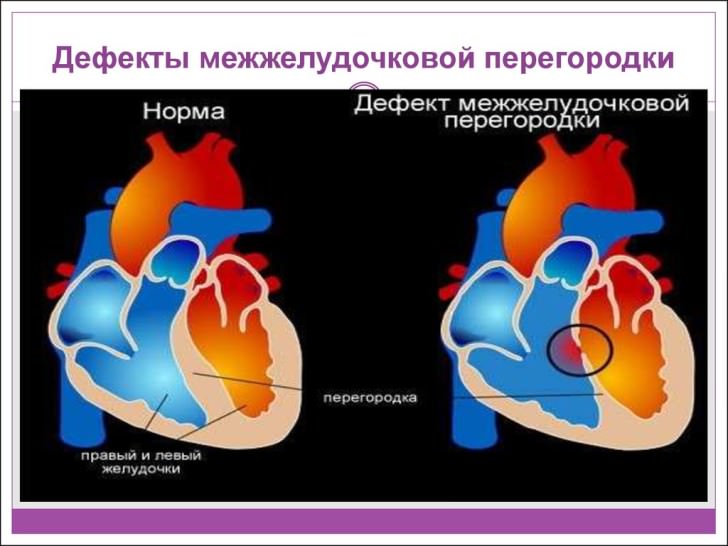
Що таке дефект міжшлуночкової перегородки в серці?
Дефект міжшлуночкової перегородки – патологія розвитку серцевої м’язи, що зустрічається приблизно у 40% новонароджених. ДМЖП являє собою порожнину, утворену в серце плоду на стадії його формування. Про те, наскільки серйозними можуть бути наслідки патології, свідчить діаметр порожнини. ДМЖП в 1-2 мм зазвичай затягується самостійно протягом перших років життя малюка. Відповідно, чим більше діаметр, тим більше ризики. Найбільш небезпечним вважається порожнину діаметра більш як 30 мм
