Всупереч поширеній думці, ревматизм не є хворобою літніх людей. Він вражає в основному дітей шкільного віку, а ось малюки схильні до ризику захворювання в меншій мірі. Недуга породжує ряд негативних наслідків для дитини, тому батькам необхідно знати, що може його спровокувати, можна його вилікувати і як запобігти за допомогою заходів профілактики.
 Найчастіше від ревматизму страждають суглоби ніг
Найчастіше від ревматизму страждають суглоби ніг
Причини виникнення ревматизму у дітей
Ревматизм (менш популярний його назва – гостра ревматична лихоманка) – недуга, який характеризується гострими суглобовими болями, а також ризиком запалення серцевої тканини. Згодом це може призвести до розвитку у дітей пороку серця.
У переважній більшості випадків ревматизм у дітей виникає як наслідок ураження стрептококовою інфекцією і може виникнути через кілька тижнів після перенесеної ангіни, фарингіту та інших захворювань носоглотки. Стрептококи провокують відповідну реакцію імунітету, яка спрямована проти клітин сполучної тканини організму. Оскільки вона представлена в тілі людини досить широко, запальний процес зачіпає майже всі тканини, в тому числі серцеву.
Форми і симптоми захворювання
Оскільки при ревматизмі одночасно уражається безліч органів, симптомів у цього захворювання багато. Спочатку недуга має класичні ознаки інфекційного захворювання: підвищення температури, загальне нездужання. Через кілька тижнів після інфікування починають проявлятися симптоми ревматизму. В залежності від форми хвороби розрізняються її ознаки.
Суглобова форма (поліартрит)
Суглобова форма дитячого ревматизму проявляється по-різному. Деякі пацієнти скаржаться тільки на хворобливі відчуття в суглобах ніг, але в окремих випадках основний симптом супроводжується висипом і іншими утвореннями на тілі, зберігається підвищена температура. Крім болів в області суглобів спостерігається почервоніння і припухлості. Хвороба зачіпає в основному суглоби ніг. Болі мають непостійний характер, пацієнта турбують неприємні відчуття то на одному, то на іншому ділянці.
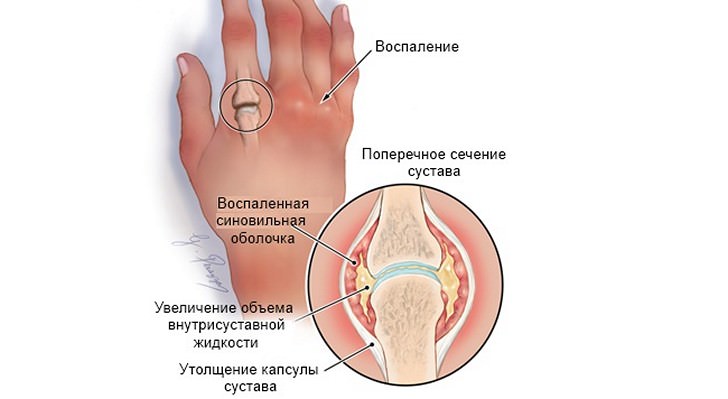 Зміна в суглобах при ревматизмі
Зміна в суглобах при ревматизмі
Суглобова форма супроводжує запальні процеси в серцевої тканини. У цьому випадку у хворого спостерігається блідість шкірних покривів, млявість, тахікардія. Без явних симптомів ревматизм вкрай важко піддається діагностиці і може маскуватися під інші недуги.
Ознаки ревматичної лихоманки проявляються через 2-3 тижні після виникнення інфекційного захворювання: ангіни та інших патологій, викликаних стрептококами. У дитини піднімається температура — спочатку до 37 градусів, а потім швидко підвищується до 39. Стан ускладнюється ознобом, хворого кидає в жар.
Для ревматичного поліартриту характерно дзеркальне ураження суглобів, тобто одночасно запалюються суглоби ніг (колінні, гомілковостопні) і рук (ліктьові, плечові). Біль періодично переходить з одних суглобів на інші.
На самому початку захворювання рідко можуть спостерігатися висипання у вигляді рожевих кілець на шкірі. Рідкісний симптом ревматизму – невеликі підшкірні вузлики розміром з горошину, вони відзначаються приблизно у 3% від загального числа хворих. Вони безболісні і локалізуються в районі запалених суглобів.
Серцева форма (ревмокардит)
Кардит – найнеприємніше прояв ревматизму, при якому уражаються тканини серця. Часто супроводжується ревматичної лихоманкою. При ураженні серця у хворого спостерігаються типові симптоми: задишка, прискорене серцебиття, тривалі ниючі і колючі болі в серці.
 При скаргах на біль у серці дитини необхідно показати лікареві, так як це може бути серцева форма ревматизму
При скаргах на біль у серці дитини необхідно показати лікареві, так як це може бути серцева форма ревматизму
Неврологічна форма (хорея)
Ще одна форма ревматизму – ревматична хорея, при якій вражається нервова система пацієнта. Вона проявляється у вигляді посмикування м’язів кінцівок та обличчя, порушень мови і міміки. Дитина не може виконувати прості дії, наприклад, тримати ложку під час їжі. Симптоми зберігаються протягом дня і повністю зникають у сні.
У середньому ревматична лихоманка зберігається протягом 2-3 місяців. За цей час запалення проходить усі стадії. Загострення ревматизму у дітей виникає протягом 5 років після перенесеного захворювання, з часом ймовірність його настання знижується. Ревматичні атаки в подальшому залежать від нових випадків захворювання носоглотки шляхом інфікування стрептококом.
Методи діагностики
Перший етап діагностики — огляд у дитячого лікаря — терапевта або ревматолога. Він повинен ретельно оглянути суглоби дитини на наявність припухлості, виміряти пацієнта пульс, тиск і температуру тіла, прослухати серцевий ритм, провести усне опитування батьків. При необхідності проводиться ряд тестів на неврологічні патології.
Після первинного огляду лікар призначає низку аналізів:
- загальний аналіз крові для визначення рівня ШОЕ, лейкоцитів, лімфоцитів;
- біохімічний аналіз крові;
- бакпосів для визначення типу бактерії та підбору відповідного антибіотика.
 Для діагностики захворювання потрібно здавати кров для загального і біохімічного аналізу
Для діагностики захворювання потрібно здавати кров для загального і біохімічного аналізу
Для дослідження стану серця застосовується інструментальна діагностика:
- рентген для виявлення вад серця та визначення його розмірів;
- електрокардіограма для розрахунку серцевого ритму;
- функціональна кардіограма для виявлення серцевих шумів і тонів.
Етапи лікування та спосіб життя маленького пацієнта
Лікування ревматизму важливо почати вчасно — від цього залежить швидкість одужання і ймовірність негативних наслідків для дитини в подальшому. Ревматизм потребує комплексної тривалої терапії.
Гостра фаза захворювання передбачає лікування в стаціонарі. Якщо має місце запальний процес в серці, хворому наказаний суворий постільний режим, при інших формах — більш щадний. Медикаментозне лікування складається із застосування:
- антибактеріальних препаратів від стрептококової інфекції (Амоксициліну, Цефадроксила та ін);
- протизапальних засобів (Аспірину, Вольтарена, Амідопірину і т. д.).
 Всі медичні препарати необхідно приймати суворо за призначенням лікаря, дотримуючись інструкції
Всі медичні препарати необхідно приймати суворо за призначенням лікаря, дотримуючись інструкції
Після виписки із стаціонару лікування слід продовжити в спеціальному санаторії з ревматологическим відділенням, де дитині показана загальнозміцнююча терапія, спеціальні фізичні навантаження для хворих із захворюваннями суглобів, грязелікування і спеціальні лікувальні ванни.
Надалі дитина з перенесеним на ревматизм в анамнезі підлягає регулярного спостереження у стоматолога, кардіолога, ревматолога. Таке спостереження повинно бути здійснено в поліклініці за місцем проживання. Спеціальні ін’єкції антибіотиків покликані запобігти появі рецидиву в подальшому.
Профілактика ревматизму та його ускладнень у дітей
Основна міра профілактики ревматизму полягає в якісному і своєчасному лікуванні захворювань носоглотки, таких як фарингіт і ін Так як недуга викликає в основному стрептококова інфекція, при якій показано застосування антибіотиків, важливо суворо виконувати всі призначення лікаря і пройти курс лікування до кінця, щоб не спровокувати рецидив.
Якщо дитина вже хворів, головна мета батьків – не допустити повторного захворювання, для чого доведеться робити ін’єкції Біциліну протягом 5 років 1 раз на тиждень.
Прогнози на одужання робляться в кожному окремому випадку, виходячи з оцінки складності захворювання:
