Дівчата, які не планують материнство, повинні подбати про надійний і безпечний спосіб попередження вагітності. Перш ніж вибрати той чи інший засіб з безлічі контрацептивів, необхідно проконсультуватися з гінекологом, ознайомитися з усіма видами протизаплідних засобів, їх особливостями, вадами та перевагами, дізнатися, як вони встановлюються і діють. Одним з найбільш популярних протизаплідних методів є установка якого-небудь виду внутрішньоматкової спіралі.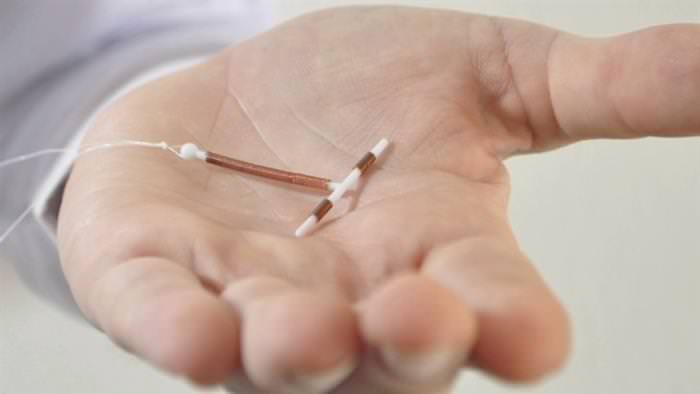
Принцип дії: як працює внутрішньоматкова спіраль?
Всі внутрішньоматкові контрацептиви являють собою Т або Ф-образне пристрою (рідше у вигляді кільця, парасольки або петлі) розміром 2,3–3,5 см з гнущегося медичного пластику, не викликає алергічну реакцію і не травмуючого тканини та слизові при установці. Спіраль також містить метали (мідь, срібло або золото) і гормон левоноргестрел, норетистерон або медроксипрогестерон – прогестаген, вироблений синтетичним способом.
 Такий метод запобігання називається абортивним, тому що ВМС допускає настання запліднення, але перешкоджає імплантування яйцеклітини до порожнини матки за рахунок декількох дій:
Такий метод запобігання називається абортивним, тому що ВМС допускає настання запліднення, але перешкоджає імплантування яйцеклітини до порожнини матки за рахунок декількох дій:
- Тонка дріт з металу, що покриває спіраль, викликає імунологічний відповідь. Це безгнилостное запалення в ендометрії. Піна (або в’язка слиз), що з’явилася як наслідок запального процесу, пригнічує активність чоловічих репродуктивних клітин.
- Посилює хвилеподібне скорочення маткових фаллопієвих труб, щоб відторгнути яйцеклітину, яка може бути заплідненої.
- Прискорює просування не дозрівших яйцеклітини в порожнину матки.
- Резервуар з гормонами блокує визрівання яйцеклітини і гальмує овуляцію.
За рахунок постійної дії на «учасників» зачаття, внутрішньоматкова спіраль намагається запобігти природне протягом цього процесу на всіх етапах. Порушення в роботі статевої системи жінки незначні, тому не приносять серйозний руйнівний ефект здоров’ю і дітородної здатності.
Переваги внутрішньоматкового засобу контрацепції
Спіраль як засіб попередження небажаної вагітності має кілька вагомих переваг, які стають вирішальними факторами при виборі саме цього виду контрацептивів:
- висока ступінь захисту – вагітність настає лише в 1-2% випадків;
- відсутність порушення нормального гормонального фону;
- простота в установці і подальшому витягу;
- більш тривалий термін використання, ніж у інших видів контрацепції (від 3 до 10 років);
- не вимагає спеціального догляду і застосування додаткових засобів захисту;
- щодо доступна вартість (від 500 рублів);
- після вилучення відразу можливість завагітніти відновлюється;
- дозволена до застосування відразу після пологів та в період годування груддю (на відміну від гормональних протизаплідних таблеток);
- не доставляє неприємних відчуттів і будь-якого дискомфорту в повсякденному житті і під час статевого акту.

Недоліки і побічні ефекти даного способу оберігання від вагітності
Втручання в роботу органів будь-якої з систем чревате наслідками. Перш ніж прийняти рішення про встановлення спіралі, потрібно проконсультуватися з гінекологом і ознайомитися з можливими недоліками та побічними ефектами такого методу, як внутрішньоматкова спіраль:
- висока ймовірність настання позаматкової вагітності (якщо використовувалася не гормональна спіраль і в перші місяці після її отримання);
- великий ризик інфікування маткової порожнини і запальних процесів;
- періодичні тягнучі болі внизу живота;
- можливість вростання в матку (частіше з-за неправильної установки);
- значне збільшення кров’яних виділень і посилення больового синдрому в період критичних днів;
- відсутність захисту від статевих інфекцій для жінки, яка не має постійного сексуального партнера;
- висока вартість деяких видів (поставити саму недорогу спіраль Мультілоад коштує від 3000 рублів).
Показання до встановлення спіралі
Фахівці виділяють кілька ситуацій, при яких необхідно введення внутрішньоматкової спіралі:
- абсолютне протипоказання до вагітності із-за экстагенитальных або важких генетичних патологій;
- часте настання вагітності із-за підвищеної плодючості організму жінки або її партнера;
- активне статеве життя;
- обґрунтоване адекватне небажання заводити потомство зовсім або в найближчі 1-2 роки.
Абсолютні та відносні протипоказання
Лікарі вважають, що можна проводити процедуру установки спіралі, коли у жінки немає обмежень на використання внутрішньоматкових засобів і способів контрацепції. Існує кілька перешкод, які поділяють на абсолютні і відносні. Гінеколог буде категорично проти введення спіралі в наступних випадках:
- ракова пухлина в органах статевої системи на будь-якій стадії;
- настання вагітності;
- безладні статеві зв’язки, наявність кількох сексуальних партнерів;
- гострий запальний процес в статевих органах;
- періодичні маткові кровотечі невстановленого походження.
Також лікар під час огляду та збору анамнезу може діагностувати тимчасові перешкоди, які необхідно усунути, перш ніж ставити ВМС:
- індивідуальна непереносимість будь-якого компонента спіралі;
- захворювання системи кровотворення;
- субмукозная доброякісна пухлина в міометрії;
- розростання ендометрія;
- патології шийки матки;
- хвороби гострого запального характеру в органах;
- можливість мимовільного випадання контрацептиву (якщо таке траплялося в попередній раз);
- посилене кровотеча і частий больовий синдром під час менструації;
- деформація маткової порожнини (як вроджена, так і придбана);
- відсутність дітей (це означає, що введення ВМС не рекомендовано не народжували жінки).
Різновиди внутрішньоматкових спіралей: яка краща?
Внутрішньоматкова контрацепція має свої плюси і мінуси, тому самостійно визначити, яка спіраль краще, неможливо. Не можна робити вибір, спираючись на досвід подруг або родичок, тому що постановка того чи іншого виду ВМС здійснюється тільки після ретельного огляду будови статевої системи, фізіологічного стану та інших важливих особливостей жінки. Сучасна фармацевтична індустрія пропонує безліч різновидів внутрішньоматкової ефективної контрацепції, кожна з яких має свої особливості впливу на жіночий організм.
Види спіралей у відповідності з принципом дії:
- Мідні (Юнона БИО, Nova T, Мультілоад). Контрацептив найчастіше має форму літери «Т» і обвитий мідним дротом, яка має антиспермицидным дію і пригнічує активність чоловічих клітин, що потрапили в порожнину матки. Ставиться на 3-5 років.
- Срібні. Стрижень такої спіралі виготовлений із срібла, що допомагає не тільки знизити активність сперматозоїдів, але і дезінфікувати і оздоровити жіночий організм. Має недовгий термін служби.
- Золоті (Goldlilly). Не викликають алергічної реакції, ефективно блокують процес зачаття і справно працюють протягом 5-10 років. Після вилучення золотий внутрішньоматкової спіралі дітородна функція відновлюється в самі короткі терміни.
- Гормональні (Мірена). Найефективніший вид спіралей з 5-7-річним терміном придатності. У стрижень контрацептиву встановлений контейнер з гормоном, який надає тривалий місцевий вплив на порожнину матки і повністю блокує настання овуляції. Додатково левоноргестрел запобігає можливі запалення. Найчастіше лікарі рекомендують вмс виводять з порожнини матки як хороший захист після пологів.
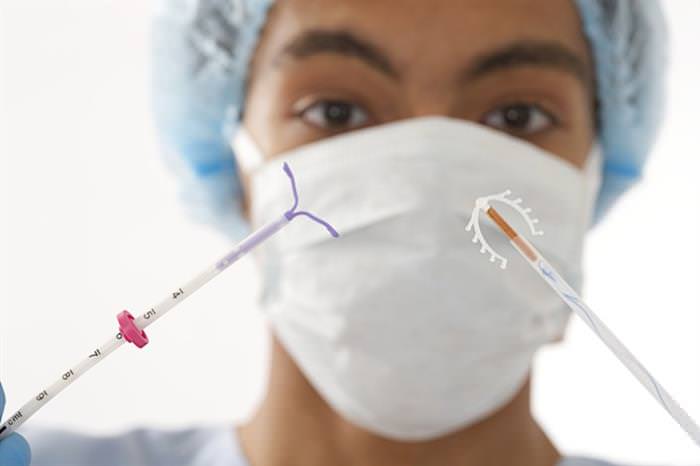 При підборі внутрішньоматкового контрацептиву дуже важливо врахувати форму і розмір спіралі у відповідності з будовою матки жінки, щоб не спровокувати її випадання або дискомфорт. Більшість видів сучасних ВМС виготовляється в чотирьох різних формах: Т-подібної, Ф-образної, кільцеподібною і у формі петлі (див. фото). У рейтингу ВМС найнадійнішими вважаються гормональна Мірена з сріблом і внутрішньоматкова спіраль з гормонами Мультілоад, які виглядають як буква «Т».
При підборі внутрішньоматкового контрацептиву дуже важливо врахувати форму і розмір спіралі у відповідності з будовою матки жінки, щоб не спровокувати її випадання або дискомфорт. Більшість видів сучасних ВМС виготовляється в чотирьох різних формах: Т-подібної, Ф-образної, кільцеподібною і у формі петлі (див. фото). У рейтингу ВМС найнадійнішими вважаються гормональна Мірена з сріблом і внутрішньоматкова спіраль з гормонами Мультілоад, які виглядають як буква «Т».
Підготовка до установки спіралі
Після прийнятого рішення про встановлення спіралі жінці необхідно підготуватися до процедури наступним чином:
- пройти консультацію з гінекологом для попередження можливих протипоказань до установки спіралі;
- досліджувати кров на ВІЛ і ТОРЧ інфекції, гепатит;
- здати сечу на аналіз;
- здати мазок на мікрофлору і ступінь чистоти піхви;
- пройти ультразвукове дослідження органів статевої системи;
- пройти дослідження піхви і шийки матки кольпоскопом.
За кілька днів до процедури необхідно утриматися від статевих актів, використання вагінальних медикаментів і промивання піхви лікарськими розчинами. В цей період необхідно особливо ретельно дотримуватися особистої гігієни і звернути увагу на склад коштів, які використовуються для підмивання, щоб уникнути алергічної реакції.
Як встановлюється внутрішньоматкова спіраль?
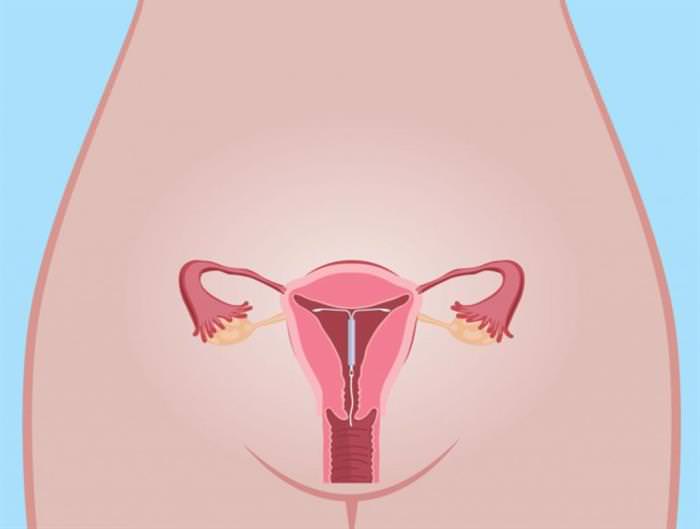 Процедуру призначають на середину циклу, тому що в цей період цервікальна слиз володіє найбільш вираженим антибактеріальним ефектом і попереджає відторгнення спіралі. Лікар обстежує жінку, яка попередньо розташовується на гінекологічному кріслі, і обробляє поверхню шийки антисептиком і знеболюючим гелем або робить укол анальгетика і вводить спіраль (див. відео в кінці статті). Жінка може відчути несильні болі, що тягнуть, порівнянні з початком місячних.
Процедуру призначають на середину циклу, тому що в цей період цервікальна слиз володіє найбільш вираженим антибактеріальним ефектом і попереджає відторгнення спіралі. Лікар обстежує жінку, яка попередньо розташовується на гінекологічному кріслі, і обробляє поверхню шийки антисептиком і знеболюючим гелем або робить укол анальгетика і вводить спіраль (див. відео в кінці статті). Жінка може відчути несильні болі, що тягнуть, порівнянні з початком місячних.
Корекція способу життя в перші дні після установки
Після установки ВМС необхідно трохи полежати і протягом кількох днів не піднімати тяжкості, не займатися сексом і спортом. Можна взяти відгул на роботі і залишитися в цей день вдома. При цьому потрібно ретельно стежити за своїм станом і при виникненні неприємних відчуттів або кров’янистих виділень негайно звернутися до гінеколога. Через два тижні необхідний огляд або УЗД.
Як видаляють спіраль?
Видаляють ВМС на 3-4 день менструації для зниження больових відчуттів. Попередньо лікар оглядає матку і піхву. Жінці потрібно глибоко вдихнути і повільно видихнути, в цей час доктор підчіплює спіраль пінцетом і обережно витягає її з порожнини матки.
Після вилучення контрацептиву у жінок можуть спостерігатися спазми м’язів або судоми, які вважаються фізіологічною нормою. Необхідно пам’ятати, що в перші кілька днів після видалення спіралі підвищується ймовірність завагітніти.
Ускладнення при внутрішньоматковій контрацепції
При правильно проведеної підготовки та дотримання всіх вимог лікаря внутрішньоматкова спіраль має мінуси, але не повинна спровокувати виникнення побічної патологічного стану та захворювання. Іноді виявляються наступні ускладнення:
- постійний больовий синдром;
- вростання спіралі у тканини матки;
- маткові кровотечі (у 24% випадків);
- наступ трубної вагітності (особливо небезпечно для не народжували жінок, тому що може закінчитися безпліддям);
- інфікування статевих органів (до 4% випадків).
