Оболонка плодового яйця забезпечує живлення і захист малюка під час перебування в утробі матері. Через судинне русло плаценти йде потік поживних речовин, вітамінів, кисню. Оболонка представляє собою гемоплацентарный бар’єр.
За статистикою, у чотирьох вагітних з тисячі зустрічається неправильне розташування плаценти. Що означає такий діагноз і чим він поганий? Які фактори впливають на патологічне кріплення дитячого місця? Як діагностувати крайове зміщення плаценти? Можна запобігти патологію чи ні? Які наслідки передлежання посліду для розродження?
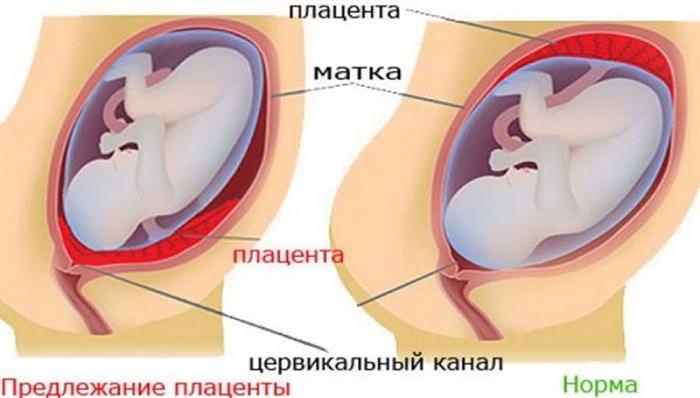
Де і як у нормі плацента розташовується?
Перетворення хоріона в плацентарну тканину відбувається до 3-го місяця після зачаття. Остаточне дозрівання настає на терміні 16 тижнів. Це залежить від останньої перед зачаттям овуляції. Плацента розвивається разом з ростом плода. Від кріплення дитячого місця і його зростання залежить, наскільки повноцінним буде плацентарний обмін між матір’ю і дитиною, вистачить малюкові поживних речовин, кисню.
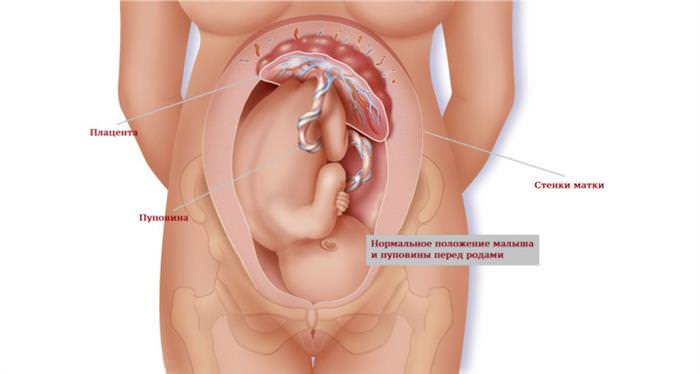
Нормальним є розташування навколоплідного міхура по задній або передній стінці матки. Зустрічається також бічне кріплення. До початку третього триместру відстань від краю дитячого місця плода до виходу з матки повинно бути не менше 7 сантиметрів.
У більшості випадків плідне яйце кріпиться до маткового дну. Інші варіанти вимагають постійного спостереження з боку лікарів.
Види аномальної плацентації
По розташуванню дитячого місця виділяють повну, низьке, бокове, неповне, центральне передлежання. Найбільшу небезпеку для повноцінного виношування представляє повне перекриття зіву. Центральне передлежання визначається під час гінекологічного огляду або на УЗД. При такому передлежанні природні пологи неможливі, потрібно кесарів розтин.
Низьке передлежання означає, що вихід з матки не перекритий. Дитяче місце не досягає зіву, але знаходиться на відстані менше 7 сантиметрів від цервікального каналу. Така плацентация має найбільш сприятливий прогноз. Можливі природні пологи.
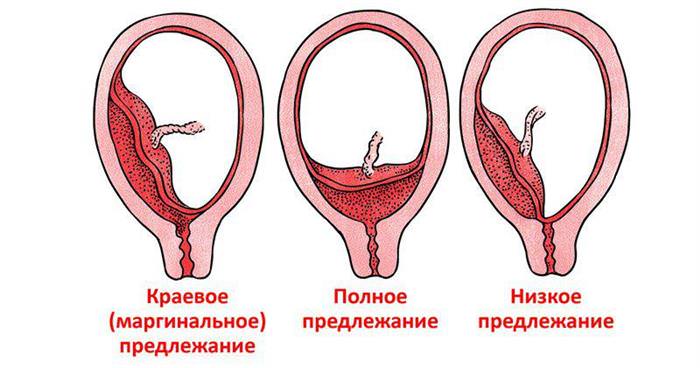
Часткове крайове прикріплення означає неповне перекриття плацентою внутрішнього каналу шийки матки. Просвіт занадто вузький. Голова новонародженого не пройде крізь нього, значить, малюк не зможе вийти через статеві шляхи.
Бічне і крайове передлежання плаценти визначається під час піхвового огляду, підтверджується в ході ультразвукового дослідження. При бічному передлежанні плацента закриває вихід з матки частково. При крайовому знаходиться поруч з ним, не перекриваючи вхід. Зустрічається також часткове кріплення на задній, передній стінці з неповним, низьким передлежанням.
Можливо зміщення плаценти у міру зростання плоду і матки?
Матка з плином часу поступово збільшується, адже дитина всередині материнської утроби росте і розвивається. Дитяче місце зсувається, може в процесі виношування трохи піднятися. Такий процес не можна стимулювати ззовні.
Для повної зміни кріплення плаценти не існує медикаментозних препаратів або будь-яких фізіологічних методів, вправ. Хірургічне втручання для коригування закріплення дитячого місця також неможливо.
Завдання лікарів при аномальному кріпленні плаценти – не допустити розривів та відшарування плодової оболонки, звести до мінімуму обсяг крововтрати при кровотечах, сприяти розродження природним способом або кесаревим розтином. Тактика терапії при виявленому передлежанні полягає в постійному спостереженні за самопочуттям жінки і дитини.
Методи діагностики
Головний спосіб діагностування крайового передлежання плаценти – трансвагінальне УЗД. Обстеження проводиться через піхву. Точність постановки діагнозу – 99-100%. Метод не має протипоказань. З його допомогою визначається також довжина шийки матки, відстань від плаценти до маткового зіва.
Трансабдомінальне УЗД проводиться через передню черевну стінку. Дослідження має велику погрішність при діагностуванні крайового передлежання (точність – 92%). Альтернатива вагінального введення датчика – трансперинеальное УЗД, при якому датчик розташований в області промежини. Крім місця прикріплення плаценти до маткової стінки, з допомогою ультразвукового дослідження визначають термін виношування, функціональність і будова пуповини, вага і розміри плоду, можливі патології розвитку.
З 36-го тижня при передлежанні посліду показано проведення магнітно-резонансної томографії. Дані використовуються для виявлення можливого прирощення плаценти, визначення тактики розродження.
Особливості крайового передлежання
Після проведення діагностики і визначення патологічного кріплення предлежанию присвоюється одна з таких ступенів:
Крайове передлежання зазвичай супроводжується кров’янистими виділеннями. Вони починаються на терміні 28-31 тижнів, тривають весь третій триместр, часто до пологів. Зазвичай кровотечі безболісні, невеликої інтенсивності. Втрата крові викликає зниження гемоглобіну. Щоб уникнути анемії, призначають залізовмісні препарати.
Причини патології
Викликати аномальне прикріплення плаценти можуть дві групи факторів. До першої належать патології, пов’язані з особливостями плодового яйця. Прикріпитися до верхньої частини матки йому може перешкодити порушення процесу імплантації, повільна ферментація.
Друга група причин пов’язана з особливостями організму жінки. До них відносяться:
- недорозвиненість, аномальна будова або розташування матки;
- витончення ендометрію через аборти, вискоблювання;
- перфорація маткових стінок;
- кесарів розтин, пологи з ускладненнями в анамнезі;
- хвороби сечостатевої системи.
Застійні явища, порушення кровообігу малого тазу також не дають ембріону повноцінно прикрепится. Також ембріон може неправильно прикріпитися унаслідок надмірних фізичних навантажень.
Протягом вагітності
Враховуючи тяжкість наслідків неправильного кріплення плаценти, протягом усього терміну виношування жінка повинна перебувати під постійним наглядом. При відсутності болю, кровотеч планові огляди проводяться в тому ж порядку, що і при вагітності, яка протікає без патологій. На 12-20 тижня показано одне відвідування лікаря в місяць, з 20-ю – два.
Протягом вагітності залежить від місця кріплення плаценти по задній або передній стінці, центрального або по краю шийкового каналу. Показаний регулярний контроль стану вагітної. Тактика терапії залежить від частоти кровотеч, об’єму втраченої крові, наявності анемії та інших ускладнень. Загальні рекомендації:
- не допускати надмірних фізичних навантажень;
- уникати стресів;
- припинити статеве життя;
- приймати полівітаміни та препарати, що містять залізо;
- збільшити обсяг білкової їжі в раціоні харчування.

З 24-го тижня гестації незалежно від самопочуття жінки показане перебування в стаціонарі. У деяких випадках призначаються медикаменти, зменшують скоротливу активність маточного міометрія, седативні ліки, спазмолітики і токолитики. Для налагодження плацентарного кровообігу між плодом і матір’ю, зміцнення стінок судин призначають гормональні препарати.
Можливі ускладнення виношування
Аномальне прикріплення плаценти провокує виникнення періодичних кровотеч. Дитяче місце потроху відшаровується від маткової стінки. Небезпека появи проблем існує протягом всього періоду виношування – до розродження.
Часті ускладнення:
- фетоплацентарна недостатність, викликана порушенням кровообігу у нижньому сегменті матки;
- раннє старіння плаценти;
- кисневе голодування плоду;
- тазове передлежання плоду через нестачу місця внизу матки для голови;
- гестоз;
- багатоводдя;
- ішемія, вроджені вади серця.
Гіпоксія, що відкрилася кровотеча викликають загрозу переривання вагітності. Виношування з плацентарних передлежанням часто закінчується передчасними пологами.
Розродження при крайовому передлежанні плаценти
Часткове передлежання може закінчитися природними пологами. Остаточно визначається варіант розродження, коли шийка матки розкрита на 5-6 сантиметрів. Навколоплідний міхур розкривається. Головка малюка, опускаючись, перетискає судини, що зупиняє кровотечу.
Прогноз природних пологів сприятливий, якщо пологова діяльність активна, малюк знаходиться головкою вниз, шийка матки зріла. При проходженні родових шляхів дитина з низько закріпленої плацентою може перетиснути пуповину, а це небезпечно: при гострій нестачі кисню можливо мертвонародження. Якщо завершення пологів природним шляхом неможливо, проводять операцію кесаревого розтину.
Природне розродження неможливо при повному передлежанні. Плацента, що закриває вихід з матки, при пологах повністю відшаровується. Це викликає сильне кровотеча, що небезпечно для життя жінки та дитини. Призначається планова операція кесаревого розтину.
Чи можливо запобігти неправильне прикріплення плаценти?
В групу ризику по аномальному кріпленню плаценти входять жінки старше 35 років, які мають в анамнезі аборти, кесарів розтин, операції на матці. Для профілактики виникнення проблем з дитячим місцем потрібно вести правильний спосіб життя. Важливо контролювати функціонування репродуктивної системи, використовувати засоби контрацепції для запобігання небажаній вагітності. Необхідно своєчасно виявляти і лікувати хвороби сечостатевої системи.
При наявності гормональної дисфункції у жінки вагітність слід планувати, попередньо приводити в порядок гормони. Повністю уникнути ризику патології неможливо навіть при ідеальному стані здоров’я жінки. Аномальне передлежання, викликане особливостями плодового яйця, запобігти не можна.
