При плануванні вагітності жінки проходять обстеження і здають аналізи, щоб переконатися в нормальному функціонуванні репродуктивної системи. Чоловікам рекомендують зробити спермограму, адже чоловіче безпліддя є причиною відсутності дітей в сім’ї в 40% випадків. За результатами спермограми виявляється, наскільки життєздатні і активні сперматозоїди.

Калькулятор
Для чого призначають спермограму?
Коли пара безуспішно намагається зачати дитину більше року, вона вважається безплідною. Щоб виявити причину, партнери здають аналізи. Для дослідження якості еякуляту чоловік повинен пройти спермограму. Який лікар перевіряє сперму і розшифровує результат? Це вузький спеціаліст – андролог.

Сперма перевіряється за багатьма критеріями. Сучасні технології дозволяють зачати дитину навіть при поганих результатах спермограми – аналізу еякуляту. Процедуру призначають у таких випадках:
- Підготовка до ЕКЗ. Сперму досліджують, щоб зрозуміти, чи можливо запліднення.
- Планування вагітності. Деякі пари готуються до цієї події заздалегідь.
- Чоловік хоче переконатися, що він не безплідний.
- Виявлення захворювань, які сприяють розвитку безпліддя: варикозне розширення вен яєчок, запалення, простатит, травми, гормональні розлади.
Види дослідження сперми
Якщо причин підозрювати безпліддя немає, проводять базовий аналіз. При цьому показники аналізуються за нормами ВООЗ. Для більш детального обстеження використовують один з видів спермограми:
- морфологія сперми – вміст сперматозоїдів з нормальною будовою, здатних до запліднення;
- MAR-тест для виявлення антиспермальних тіл, які руйнують чоловічі статеві клітини;
- біохімічний аналіз – визначення зміст карнітину, глікозидів, фруктози, цинку в складі гамет;
- фазово-контрастна мікроскопія – для оцінки будови сперматозоїда;
- розширена – комплексний аналіз (всі типи перевірки відразу).
Як підготуватися і здати біоматеріал?
Готуються до здачі спермограми заздалегідь. Протягом 3-4 днів перед обстеженням необхідно:
- не пити алкоголь;
- не приймати гарячі ванни, не відвідувати сауну;
- не приймати заспокійливі або снодійні препарати.
Якщо чоловік проходив лікування антибіотиками, потрібно почекати два тижні після закінчення їх прийому. В іншому чоловік повинен вести звичайний спосіб життя. Сексом (в якому вигляді) не можна займатися протягом 2-3 днів до здачі сперми, але статеве утримання не повинно перевищувати тиждень.
Здача біоматеріалу відбувається в лікарні або лабораторії. Для цього обладнана кімната, закривається зсередини, де людина зможе розслабитися. Отримують еякулят шляхом мастурбації.
Якщо чоловік не може здати сім’яну рідину в незвичних умовах, дозволяється зробити це вдома. Отримувати її все одно потрібно через мастурбацію, не можна брати сперму після сексу, користуючись методом перерваного статевого акту. Цей спосіб вважається менш фізіологічним.
Доставити матеріал до лікарні потрібно протягом години в стерильній ємності. Звичайний презерватив використовувати не можна – він містить мастило і хімічні речовини, які можуть спотворити результати спермограми. Місткість з рідиною, що має бути у середовищі, близькому до температури тіла. Її радять тримати за пазухою або в пахвовій западині.
Якщо результат викликає сумніву, буде потрібно перевірити еякулят (виконати спермограму) повторно. Остаточний вердикт виноситься після зіставлення даних обох аналізів.

Що оцінюється при аналізі?
Сперма перевіряється по багатьом критеріям, включаючи зовнішній вигляд, консистенцію, кількість життєздатних гамет, їх активність, а також морфологічні і біохімічні показники. Розшифрувати їх дозволяє порівняння з нормою. Фахівець зможе прочитати свідчення, визначити відхилення від нормокинеза, виявити хвороби. Скільки займає розшифровка, залежить від лабораторії. Іноді відповідь повідомляють в день здачі матеріалу.
Фізичні показники – обсяг, колір, рн, в’язкість, швидкість розрідження
В нормі об’єм еякуляту становить від 2 до 6 мл Олігоспермія (недолік еякуляту) часто є причиною безпліддя, так як малий обсяг сперми містить менше життєздатних сперматозоїдів. Це не дозволяє захистити гамети від середовища піхви, і вони гинуть, не діставшись до яйцеклітини. Якщо при першому аналізі об’єм рідини менше 2 мл, проводять спермограму ще кілька разів для підтвердження патології.
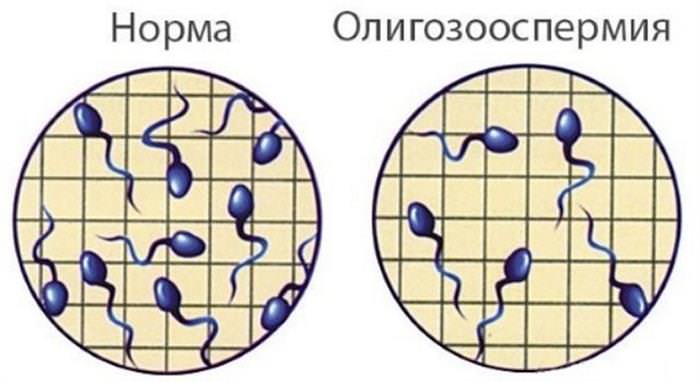
Коли виділяється велика кількість рідини, надлишок не бере участь в гонці на запліднення. Піхва здатне вмістити лише 5 мл сперми, випливає інша.
Запах і колір сперми за критеріями ВООЗ зазвичай не оцінюють, але багато лабораторії продовжують їх описувати. Колір розрізняється практично у кожного. Він показує норму і дає можливість дізнатися про патології:
- біло-сіра – норма, так виглядає сперма здорового чоловіка;
- жовтувата, молочна – деякі відхилення є, але на запліднення вони не впливають;
- рожева, коричнева – підвищений вміст еритроцитів;
- прозора – відсутні сперматозоїди;
- червонувата, бура – простатит, рак простати, травми промежини;
- жовтувата – жовтяниця, прийом вітамінів.

При розшифровці результатів спермограми перевіряється водневий показник (ph). При нормальному значенні насіннєва рідина знижує кислотність піхви, що дозволяє сперматозоїдів досягати матки. В іншому випадку вони гинуть в несприятливому середовищі раніше, ніж зустрінуться з яйцеклітиною.
Відразу після здачі біоматеріалу сперма відрізняється в’язкістю. Така консистенція змінюється протягом півгодини – вона починає разжижаться, з-за чого підвищується рухливість сперматозоїдів. Якщо консистенція не змінюється, вони залишаються малорухомими. Це говорить про проблеми функціонування передміхурової залози.
Кількісні показники – кількість гамет і їх рухливість
При спермограмі оцінюється загальне число гамет і – окремо – містяться в 1 мл еякуляту. Їх повинно бути більше 20 млн. в 1 мл При меншому вмісті шанси на природне зачаття знижуються. Причиною зниження кількості сперматозоїдів бувають варикоцеле, водянка яєчок, зміна гормонального балансу, вплив радіації.
Надмірна кількість статевих клітин (понад 120 млн.) говорить про їх низької здатності до запліднення. Такий стан виникає при ендокринних порушеннях, поганому кровообігу в статевих органах, запальних процесах, ураження токсинами і радіацією.
Рухливість гамет – один з ключових показників спермограми. Прийнято розділяти їх на класи:
- Група А – сперматозоїди високої якості. Як правило це молоді клітини. Рухаються прямолінійно, з нормальною швидкістю (0,025 мм/с), відрізняються підвищеною рухливістю.
- В – старіючі або неправильно сформовані спермії. Мають хорошу швидкість, але не прямолінійні або рухаються прямо, але з недостатньою швидкістю.
- З – неактивні, слабкі. Рухаються з низькою швидкістю і по неправильній траєкторії.
- Д – нерухомі (мертві або вмираючі). У зачатті брати участь не можуть.
При виявленні проблем з рухливістю слід виявити причину. Нерідко після її усунення сперматозоїди повертають свої якості.
В останні роки при розшифровці спермограми подібна класифікація практично не зустрічається. Сьогодні сперматозоїди поділяють на нерухомі, рухомі з прогресивним і з непрогресивних рухом.
Морфологія сперматозоїдів
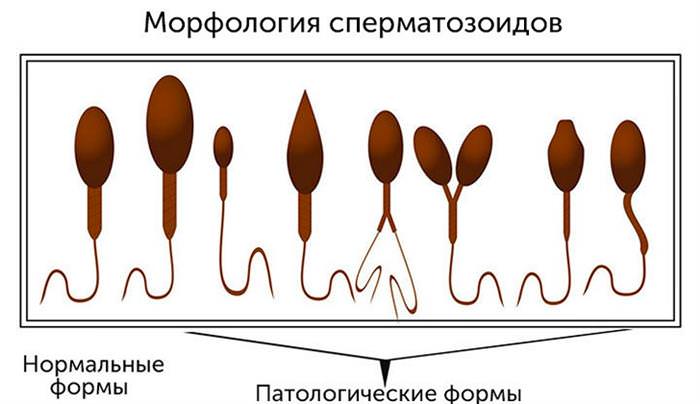
При дослідженні виявляється процентний вміст сперматозоїдів з правильною будовою. У нормі чоловіча гамета має вигляд овальної клітини з рухомим хвостиком. Дізнатися, яка клітина нормальна, можна, подивившись на фото. Інтерпретація морфології по Крюгеру передбачає пошук сперматозоїдів з аномальними головками: роздвоєними, великими і маленькими, дефективними. Також виявляють клітини без хвостика, з роздвоєним жгутиком та ін.
До зміни структури сперматозоїдів призводить вплив токсинів, стреси, пухлини. Такий стан тимчасовий і може поліпшуватися при усуненні негативних факторів.
Наявність аглютинації і клітин сперматогенезу
При запаленні статевих залоз або імунних порушеннях відбувається склеювання сперматозоїдів. Це явище називається аглютинацією. При такій патології знижується швидкість руху гамет, але зачаття природним шляхом можливо.
Якщо у чоловіка виявлена аглютинація, проводять MAR-тест. Він необхідний для виявлення імуноглобулінів груп А, М і G (АСАТ), тому що викликають склеювання антиспермальні антитіла (АСАТ). Якщо сперматозоїд злипся жгутиком з АСАТ, його рух сповільнюється, якщо головкою – він не зможе запліднити клітку.
У кожному досліджуваному матеріалі містяться незрілі гамети, які називають клітинами сперматогенезу. Велика їх зміст спостерігається у підлітків. У зрілому віці при цьому діагностують безпліддя. Якщо нормальних гамет немає, а є лише незрілі, діагностується азооспермія. Причинами її розвитку є запальні процеси, інфекції, генетична схильність, вплив алкоголю, лікарських препаратів, токсинів.
Вміст лейкоцитів, еритроцитів, слизу
Під час розшифровки аналізів спермограми звертають увагу на вміст в еякуляті лейкоцитів і еритроцитів. Вони не повинні бути присутніми в спермі. Допускається невеликий відсоток лейкоцитів, в іншому випадку підозрюють запалення.
Присутність еритроцитів свідчить про серйозні захворювання, внаслідок яких в сперму потрапляє кров. До цього можуть призвести запалення:
- передміхурової залози;
- сечового міхура;
- простати;
- насінних бульбашок.

З-за цього колір еякуляту змінюється на коричневий або темно-червоний. Викликати подібні зміни можуть також травми і рак простати. Гемоспермию викликають травми або захворювання уретри, що підтверджують краплі крові в насінної рідини.
Слизу в спермі бути не повинно. Якщо її виявили при обстеженні, це говорить про запалення в статевих органах.
Нормальні показники і розшифровка відхилень від них
Розшифровка спермограми відбувається шляхом зіставлення виявлених результатів з нормативами. Це дозволяє виявити відхилення і поставити діагноз. Всі показники мають нормативи для здорового чоловіка певного віку: у підлітків вони можуть значно відрізнятися, що не говорить про патології. При порівнянні з ними виявляється відхилення. Таблиця норм:
| Показник | Норма | Відхилення |
| Обсяг | 2-6 мл | Менша кількість – недостатня активність статевих залоз, більше – можливо запалення |
| Колір | Біло-сірий, жовтуватий, молочний | Про захворювання кажуть коричневий, рожевий, червоний, бурий, жовтий кольори. Прозора сперма не містить гамет |
| В’язкість | Можливість розтягуватися на 2 см (після розрідження – до 0,5 см) | Надмірна в’язкість заважає просуванню сперматозоїдів |
| Час розрідження | 10-60 хвилин | При повільному розрідженні швидкість сперматозоїдів сповільнюється |
| ph | 7,2–8 | Високий або низький показник підтверджує запальний процес |
| Кількість сперматозоїдів | 20-120 млн./мл | При меншій або більшій кількості шанси на зачаття знижуються |
| Активні (група А) | Від 25% | При меншому вмісті знижуються шанси на успішне запліднення |
| Менш рухливі (А+В) | Від 50% | Оцінюється при нестачі активних сперматозоїдів |
| Слаборухомі (С) | До 50% | При більшому вмісті, якщо активних менше норми, існують проблеми з зачаттям |
| Нерухомі (Д) | До 6-10% | Велика кількість знижує ймовірність самостійного зачаття |
| Правильна морфологія | Більше 50% | Якщо це не тимчасове явище, розлад діагностується формування гамет |
| Аглютинація | немає | При присутності склеєних сперматозоїдів проводиться MAR-тест |
| MAR-тест | До 50% | Більший вміст свідчить про малої рухливості сперматозоїдів або про неможливість запліднення |
| Лейкоцити | До 1 млн./мл | При більшій кількості діагностують запалення |
| Еритроцити | немає | Наявність еритроцитів говорить про серйозне захворювання |
| Слиз | немає | Присутність слизу підтверджує запальний процес |

Як поліпшити якість сперми для зачаття?
Якщо спермограма показала відхилення від норми, проводиться обстеження для виявлення причини. Багато відхилення викликаються захворюваннями або супутніми факторами (прийом алкоголю, лікарських препаратів, дія токсинів). Після лікування або усунення негативного впливу проводиться повторний аналіз. Як правило результати покращуються.
Існує чимало способів, що дозволяють поліпшити якість еякуляту. На розвиток сперматозоїдів і їх характеристики впливають багато чинників: стрес, шкідливі звички, харчування. Під час підготовки до зачаття в домашніх умовах слід дотримуватися такі правила:
- відмовитися від прийому алкоголю та куріння;
- дотримуватися режим, висипатися;
- уникати стресових ситуацій;
- займатися спортом;
- правильно харчуватися;
- регулярно (2-3 рази на тиждень займатися сексом;
- вибрати для проживання екологічно чистий район.
В раціон необхідно додати продукти, багаті вітамінами і мінералами. У меню потрібно включити овочі, фрукти, зелень, молочні продукти, топлене масло, сир, горіхи, мед, боби. Продукти, здатні накопичувати токсини, слід вживати рідше: м’ясо, рибу, яйця, кава, копченості.
Коли чоловік готується до процедури ЕКЗ, лікарі можуть прописати прийом вітаміну В11 у вигляді харчової добавки. Він необхідний для нормального функціонування чоловічих статевих органів.
Якщо висновок невтішний, переживати не варто. Сучасні технології дозволяють зачати дитину практично в будь-яких ситуаціях. Лікар може призначити прийом гормональних препаратів, вітамінні комплекси, лікарські засоби, які допоможуть позбутися від проблеми і підвищити шанси на зачаття. В крайньому випадку можна вдатися до ЕКЗ.
