Для того, щоб організм жінки не відторгав плід, сприймаючи його як чужорідний об’єкт, імунний захист під час вагітності знижується. Майбутні мами часто піддаються впливу патогенних мікроорганізмів, що викликають різні хвороби. Біль у горлі, збільшені мигдалини, підвищена температура тіла – основні ознаки гострого тонзиліту, або ангіни. Захворювання вимагає обов’язкового звернення до лікаря, оскільки при запізнілою або невірно підібраної терапії здатне викликати ускладнення, що негативно впливають на стан матері та плода і вимагають використання сильних медикаментів.

Що таке ангіна і якою вона може бути?
Ангіна – гостре запальне захворювання, що вражає піднебінні мигдалини, рідко – глоткові, трубні або язичні. При вчасно проведене лікування проходить через 5-9 днів. В 4 випадках з 5 збудником виступає стрептокок групи А.
Гострий тонзиліт викликають і інші шкідливі мікроорганізми:
- бактерії – стафілококи, ентеробактерії, диплококки, пневмококи;
- віруси грипу і парагрипу, герпесу, кору, адено-, ентеро – та ротавіруси;
- грибки кандіда і лептотрихии.
На шляху патогенів, які потрапляють в організм повітряно-крапельним шляхом, варто лімфатичне глотковий кільце – один з органів імунної системи. Воно складається з 6 мигдалин (гланд) – великих скупчень лімфоїдної тканини, основне завдання яких – захищати організм від шкідливих мікроорганізмів.
Первинна ангіна – самостійне захворювання, його провокують потрапили в дихальні шляхи хвороботворні агенти. Часто запальний процес у горлі виникає при системному ураженні інших органів і систем, наприклад на фоні захворювання на дифтерію, сифілісом, кір, герпесом, лейкозом. Тоді ангіна називається вторинною.
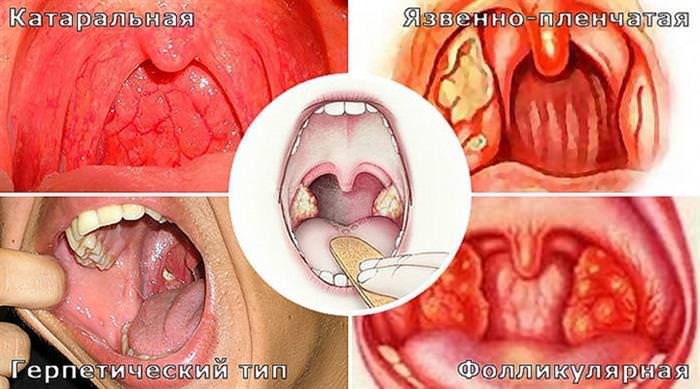
Види ангіни за клінічним перебігом:
Симптоми гострого тонзиліту
Загальна клінічна картина гострого тонзиліту:
- почервоніння і збільшення гланд;
- печіння або біль у горлі, що підсилюється при ковтанні;
- озноб, висока температура тіла;
- відчуття стороннього об’єкту в горлі;
- збільшення в розмірі лімфовузлів на шиї;
- погіршення апетиту;
- поява гнійних вогнищ на мигдалинах;
- нездужання, втомлюваність;
- болючість суглобів.

Для катаральної форми характерні першіння в горлі, сухість, яскраво-червоний колір слизових оболонок. При некротичній ангіні спостерігаються блювотні позиви, головний біль та сплутаність свідомості. При фолікулярній на поверхні гланд і м’якого неба з’являються білі і жовті точки діаметром близько 2 мм – нагноівшіеся фолікули. Така форма супроводжується також тахікардією, головним болем, нудотою, блювотними позивами. Лакунарна ангіна характеризується появою неприємного запаху з рота і утворенням білого нальоту на гландах.
Як лікувати ангіну під час вагітності і чим вона загрожує малюкові?
Оскільки головними збудниками ангіни виступають шкідливі агенти, то терапія захворювання в першу чергу спрямована на їх придушення. Основним фактором, що впливає на ефективність лікування, є правильний підбір препарату. Він повинен проводитися з урахуванням чутливості патогенів до медикаменту, переносимості його компонентів вагітної і тяжкості захворювання.
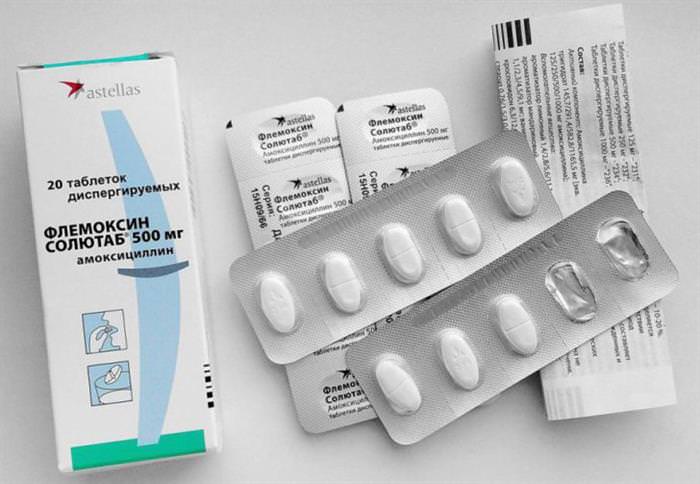
Для придушення збудників бактеріальної природи використовуються антибактеріальні препарати. Вони здатні проникати до плоду через плаценту, деякі – викликати вроджені аномалії, тому при вагітності застосовують медикаменти, що володіють малою токсичністю, – відносяться до груп пеніцилінів (Амоксицилін, Флемоксин солютаб, Амоксиклав), цефалоспоринів (Супракс, Цефалексин, Цефазолін) або макролідів (Ровамицин, Азитроміцин, Джозамицин). Небезпеку представляють тетрацикліни або фторхінолони.
При легких формах захворювання іноді можна вилікувати ангіну з допомогою місцевих антисептиків, але тільки якщо лікування почато на ранньому етапі. Гнійна ангіна при вагітності здатна викликати ускладнення у майбутньої мами у вигляді ураження міокарда, суглобів, отиту, захворювань нирок, при флегмонозно формі ангіни – кровотеч. Вони надають шкідливий вплив на плід, які призводять до гіпоксії або асфіксії, підвищують ризик його загибелі.
Негативно позначаються на стані матері токсичні продукти життєдіяльності патогенних мікроорганізмів, активно розмножуються при прогресуючому захворюванні. Через кров отруйні речовини проникають до дитини. Негативні наслідки такого роду виникають при ускладнених формах ангіни з-за неправильного і несвоєчасного лікування.
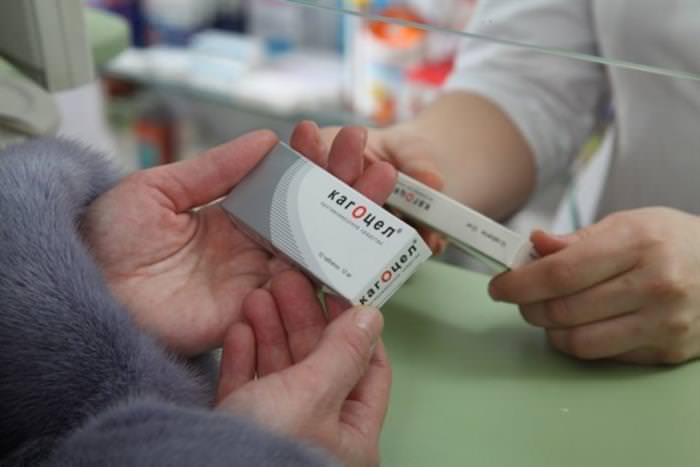
Ангіну при вагітності можна лікувати в домашніх умовах, точно виконуючи призначення лікаря, застосовуючи препарати з жарознижуючою дією на основі парацетамолу (Панадол, Еффералган, Парацетамол) і місцевих антисептиків. Якщо захворювання має вірусну природу, призначаються препарати, що володіють противірусною та імуномодулюючою діями (Анаферон, Кагоцел, Арбідол).
Дозволено використання спреїв і розчинів, таких як Мірамістин, Хлорофіліпт, Тантум Верде, таблеток Фарингосепт, Ларипронт, Лизобакт. Для обробки гланд використовується Стоматидин (не призначається на ранніх термінах). Йокс, Люголь та інші засоби, що містять йод, майбутнім мамам заборонені. Використання будь-яких засобів слід погоджувати з лікарем.
Ангіна при вагітності вимагає дотримання постільного режиму. Рекомендується в міру рясне пиття у вигляді морсів, молока, слабкого чаю, відвару шипшини, негазованої води. Особливо корисний кисіль – він обволікає уражені мигдалини, полегшуючи стан. Напої не повинні бути занадто гарячими або холодними. Об’єм випитої рідини – не більше 2 л в день, інакше можуть розвинутись набряки. Приміщення, в якому перебуває хвора, потрібно регулярно провітрювати. Рекомендується використовувати зволожувачі, особливо якщо йде опалювальний сезон.
На ранніх термінах (у першому триместрі)
Перший триместр вагітності – це період, коли закладаються основні органи і системи плоду. Будь-які негативні фактори здатні порушити процес. Іноді ангіна виникає на дуже ранньому терміні, коли жінка ще не здогадується про вагітність. Зв’язок між материнським організмом і ембріоном на цьому етапі тільки починає налагоджуватися, тому є ймовірність, що приймаються ліки не зроблять істотного впливу на плід.

Існують 2 критичних періоду, коли зовнішні фактори завдають найбільшої шкоди, – перші 11 діб після запліднення та з 3 по 6 тиждень. Залежно від терміну антибіотики здатні викликати ураження (при вживанні препаратів дозволених груп ризик мінімальний):
- зорових органів – з 5 по 8 тиждень;
- серця і судин – з 3 по 7;
- ЦНС – з 3 по 5;
- зубної системи – з 6,5 до 9;
- слухових органів – з 4 по 10.
Шкідливий вплив антибактеріальних препаратів на ембріон в першому триместрі максимально. Інші можливі негативні наслідки від вживання таких медикаментів – порушення кровообігу, сповільнення росту та формування скелета, ураження печінки. Рішення про прийом антибіотиків при ангіні приймається лікарем після порівняння можливої шкоди від вживання ліків з ризиками, які можуть виникнути при прогресуванні захворювання.
Оскільки вживання медикаментів протягом першого триместру необхідно звести до мінімуму, часто застосовуються народні методи, однак їх використання не скасовує традиційних схем лікування, призначених лікарем.
Дозволено полоскання горла настоями ромашки або шавлії (1 ст. л. сировини залити 250 мл окропу, настояти 60 хвилин, процідити). Можна приготувати содово-сольовий розчин – 1 ч. л. солі і таку ж кількість соди розчиняються в 200 мл води. Полоскання проводяться 4-5 разів на день. Вони сприяють усуненню болю, зняття набряклості, підвищенню місцевого імунітету, швидкій регенерації тканин.
У другому триместрі
У другому триместрі тонзиліт менш небезпечний, ніж у першому. У цей період дозволений прийом препаратів більш широкого спектру. Негативні наслідки від вживання антибактеріальних медикаментів для малюка у вигляді порушення розвитку слухових органів, кісткового мозку, патологій печінки або затримки росту у другому триместрі мінімальні.
При несвоєчасно проведеної діагностики і безграмотному лікуванні захворювання небезпечне, оскільки може спровокувати мимовільний аборт або зупинку розвитку плода. Можливе виникнення плацентарної недостатності – порушення кровотоку між матір’ю і малюком. При прогресуванні патологія може викликати затримки у фізичному і розумовому розвитку дитини.

На пізніх термінах і перед пологами (третій триместр)
У третьому триместрі дозволено використання тих же антибактеріальних препаратів, що і в першому. Якщо в попередні періоди температуру треба було збивати при підвищенні до 38°С, то на заключному етапі гестації жарознижуючі засоби потрібно приймати вже при 37,5.
Ризик фатальних вад розвитку у третьому триместрі мінімальний, оскільки плід вже сформований. Застосування деяких антимікробних засобів та ускладнення ангіни можуть спровокувати передчасні пологи. Подальший результат буде залежати від строку, на якому вони відбулися.
Ускладнений захворювання під час вагітності на останніх термінах здатне призводити до ослаблення родової діяльності, багатоводдя, тривалого кисневого голодування плода, плацентарної недостатності та гестозу. Значне погіршення самопочуття вагітної – показання для проведення кесаревого розтину. В процесі природних пологів інфекція може передатися дитині.

Чи можна запобігти захворюванню?
Оскільки основне джерело зараження – бактерії, грибки та віруси, які потрапляють в організм через дихальні шляхи, потрібно намагатися не контактувати з хворими. Перед відвідуванням громадських місць носові ходи необхідно обробляти Оксоліновою маззю. Після прибуття додому рекомендується промити ніс сольовим розчином.
Для недопущення розвитку патогенних мікроорганізмів у ротовій порожнині слід регулярно і якісно проводити її гігієну. Стоматологічні захворювання повинні вчасно лікуватися. У будинку необхідно підтримувати комфортний мікроклімат часто проводити прибирання, провітрювати і зволожувати приміщення, зберігати температурний режим у діапазоні 20-23°С взимку, 22-25°С влітку.

Чим міцніший імунітет, тим менша ймовірність захворіти на ангіну. Підвищенню опірності організму до інфекцій сприяють:
